Болка в опашната кост - Кокцигения
Болка в опашната кост (Кокцигиния) – причини, лечение | Д-р Калоян Йорданов ортопед-травматолог
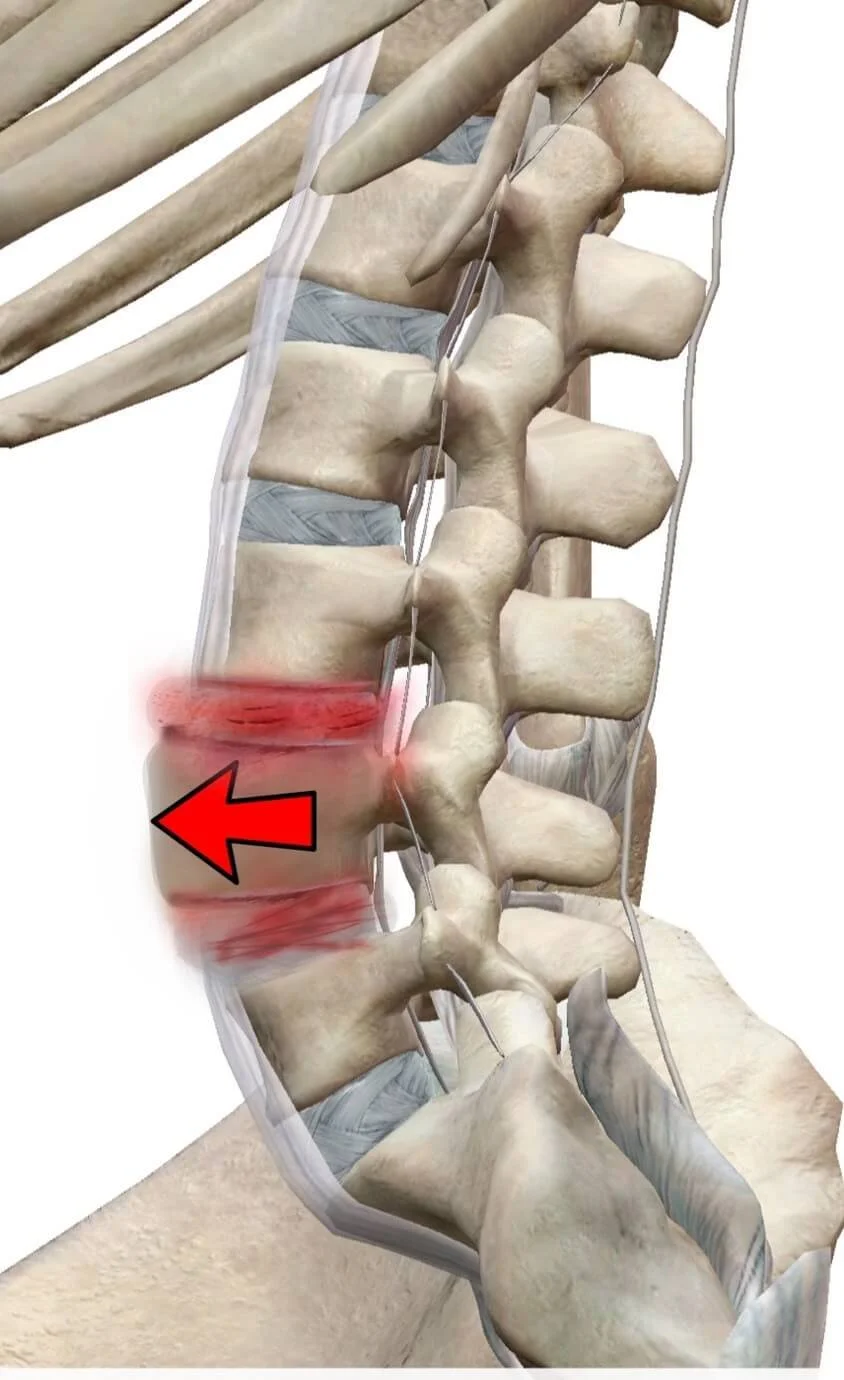
Болката в опашната кост, известна още като кокцигия, е често подценяван, но изключително неприятен проблем, който може значително да наруши качеството на живот. Тя засяга по-често жените и може да стане хронична, ако не бъде диагностицирана и лекувана правилно.
Какво представлява болката в опашната кост
Опашната кост (кокцикс) се намира в основата на гръбначния стълб, под кръстцовата кост, и е изградена от 3 до 5 сраснали прешлена. Тя служи за опора при седене и е място на прикрепване на важни мускули и връзки.
Болката може да бъде:
остра – най-често след травма;
хронична – продължаваща повече от 3 месеца, тъпа или пареща
Причини за кокцигия
Най-честите причини включват:
падане върху опашната кост;
продължително седене (особено на твърда повърхност);
трудно или продължително раждане;
заседнал начин на живот;
наднормено тегло;
редки случаи – туморни процеси.
Когато не може да се установи конкретна причина, говорим за идиопатична кокцигия.
Симптоми при болка в опашната кост
Характерните оплаквания включват:
болка при седене и ставане;
парещо или дълбоко дразнещо усещане;
болка около ануса, тестисите (при мъже) или срамните устни (при жени);
усилване при дефекация;
дискомфорт при продължително стоене.
Диагностика на кокцигията
Диагнозата се поставя след подробна анамнеза и клиничен преглед. Изключително важно е да се изключат заболявания на:
храносмилателната система;
пикочо-половата система;
сакроилиачните стави и лумбалния гръбнак.
Използвани изследвания:
рентгенография;
компютърна томография (КТ);
ядрено-магнитен резонанс (ЯМР);
при нужда – ректално изследване.
Лечение на болка в опашната кост
Консервативно лечение (първа линия)
специална възглавница за седене;
корекция на диетата при болка при дефекация;
физиотерапия и кинезитерапия;
упражнения за тазовото дъно;
медикаментозен контрол на болката.
Инфилтрации под образен контрол
При хронична кокцигия се прилагат диагностични и терапевтични инфилтрации с кортикостероид и локален анестетик под рентгенов контрол. При правилна диагноза облекчението често е бързо и значимо.
Нервна аблация
Минимално инвазивна процедура, при която се деактивират малките нервни клончета, отговорни за болката. Подходяща при рецидивираща хронична кокцигия.
Хирургично лечение
Изключително рядко необходимо. В практиката се прилага само при тежки, резистентни случаи.
Клиничен случай от практиката
Представеният случай е на пациент с хронична кокцигия, пареща болка при седене и ирадиация към ануса и тестисите. След изчерпване на консервативните методи бе проведено двуетапно интервенционално лечение:
инфилтрация около опашната кост;
инфилтрация на двете сакроилиачни стави.
Процедурите бяха кратки, безопасни и с отличен клиничен ефект.
Остеохондроза - причини, симптоми и лечение
Информация за заболяването на гръбначния стълб остеохондроза. Причини, диагностика, неоперативно и оперативно лечение Остеохондроза – дегенеративни промени на гръбначния стълб. Причини, симптоми, диагностика и съвременно лечение без и с операция.
Остеохондрозата е сборно понятие, което обхваща всички дегенеративни промени на гръбначния стълб, свързани с износване на междупрешленните дискове, ставите и костните структури. Тя е една от най-честите причини за хронична болка в гърба и кръста в зряла възраст.
Какво представлява остеохондрозата
При остеохондрозата гръбначният стълб реагира на променени и патологични натоварвания с изменения в:
междупрешленните дискове;
фасетните (междупрешленни) стави;
костната структура на прешлените.
Този процес води до загуба на стабилност, болка и в по-напреднали случаи – до притискане на нервни структури.
Поява и причини за остеохондрозата
Намаляването на височината на междупрешленните дискове е част от нормалния процес на стареене, генетично предопределен. Дисковете нямат собствено кръвоснабдяване – те се хранят чрез механично натоварване и разтоварване, подобно на ставния хрущял.
Продължителното статично натоварване, като:
дълго седене,
шофиране,
навеждане на главата над телефон или таблет,
влошава този механизъм и ускорява дегенерацията.
Допълнителни фактори:
слабо развита паравертебрална и коремна мускулатура;
лоша стойка;
екстремни физически натоварвания.
Намалената височина на диска води до сегментална нестабилност, която увеличава натоварването върху фасетните стави. Те реагират с костни разраствания и артроза. Този комплекс от изменения се означава като остеохондроза.
Симптоми на остеохондрозата
Заболяването може да протича дълги години без оплаквания. Първите симптоми са резултат от нестабилност между прешлените.
Най-чести оплаквания:
болка в гърба или кръста;
болка при продължително стоене или седене;
неспецифично излъчване към бедрото (фасетен синдром).
При прогресиране може да се развият:
спинална стеноза – стеснение на гръбначния канал;
неврофораминална стеноза – притискане на нервните коренчета.
Типично е:
болката да намалява в покой;
да се появява при ходене след кратко разстояние;
облекчаване при навеждане напред.
В напреднали случаи:
мравучкане и изтръпване в краката;
намалена чувствителност;
мускулна слабост и куцане (клаудикацио спиналис).
Диагностика на остеохондрозата
Диагностиката започва с подробен клиничен преглед и анамнеза.
Основни изследвания:
рентгенография в две проекции – базово изследване;
компютърна томография (КТ);
ядрено-магнитен резонанс (ЯМР).
❗ Важно: КТ и ЯМР не трябва да се самоназначават.
При засягане на няколко нива често е трудно да се определи основният източник на болка. В тези случаи диагностичните инфилтрации на фасетните стави са изключително полезни.
Лечение на остеохондрозата
Консервативно лечение (първа линия)
Основната цел е подобряване на стабилността на гръбначния стълб чрез:
физиотерапия;
кинезитерапия;
укрепване на дълбоката мускулатура на гърба и корема.
Инфилтрациите могат да:
намалят болката;
позволят ефективно участие в рехабилитацията.
Денервация на фасетните стави
Минимално инвазивна процедура, при която чрез висока или ниска температура се прекъсва провеждането на болковите сигнали от фасетните стави. Целта е функционално възстановяване и активна рехабилитация.
Оперативно лечение
При неповлияващи се от консервативна терапия симптоми се налага операция, която може да включва:
декомпресия на нервните структури;
разширяване на неврофорамените;
стабилизация с метални импланти.
❗ Ключово:
Дори след успешна операция е задължителна дългосрочна промяна в начина на живот и редовно трениране на мускулатурата. Заболяването често засяга няколко нива, които не бива да се оперират профилактично.
Спондилолистеза на гръбначния стълб
Спондилолистеза – приплъзване на прешлени в поясния гръбнак. Причини, симптоми, диагностика и съвременно лечение без и с операция.
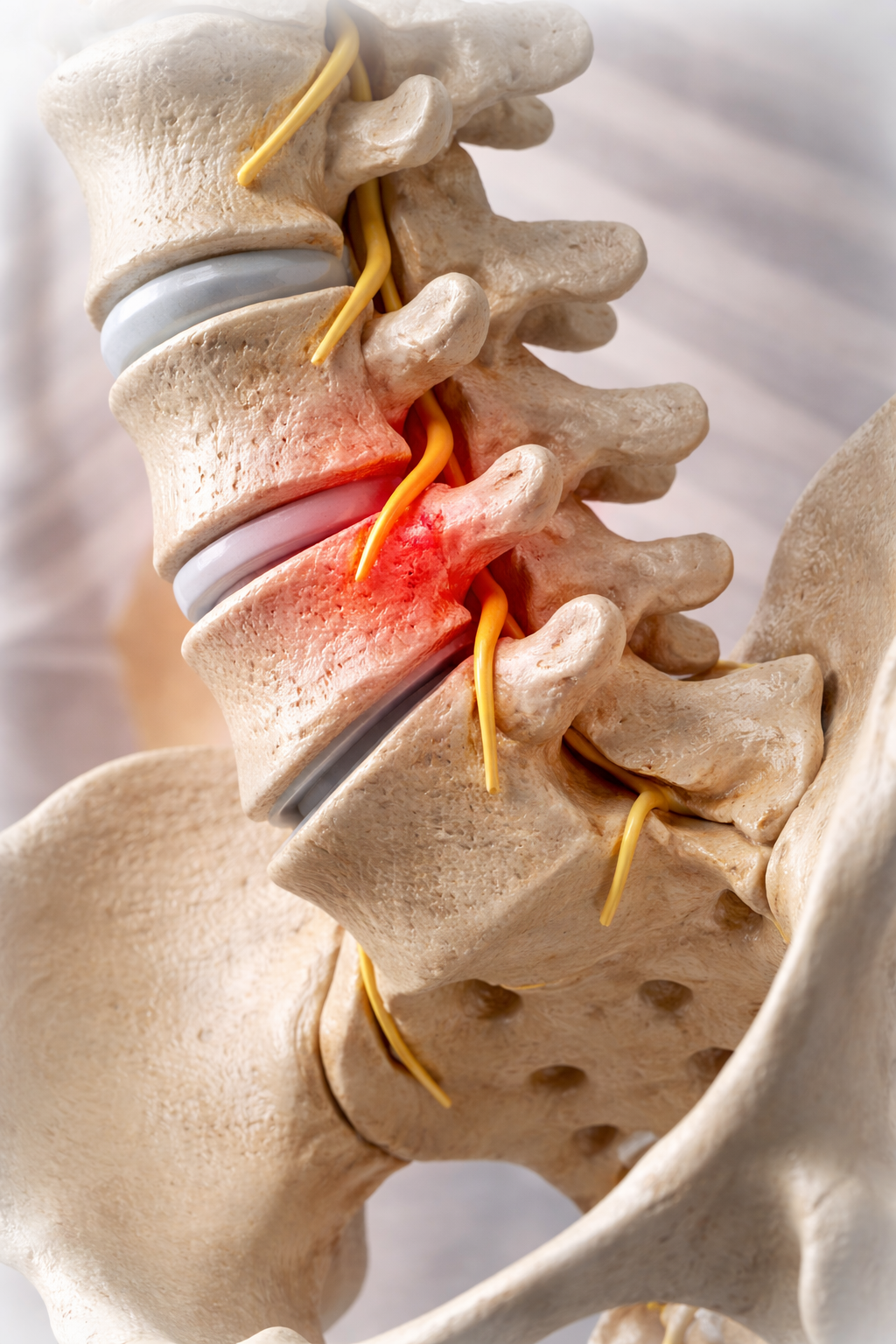
Спондилолистезата е заболяване, при което се наблюдава нестабилност на гръбначния стълб, вследствие на която един или няколко прешлена се приплъзват напред или назад спрямо съседен прешлен. В повечето случаи засягането е в поясния отдел, като състоянието може да доведе до болка, ограничена подвижност и неврологични симптоми.
Какво представлява спондилолистезата
При спондилолистеза се нарушава нормалното подреждане и стабилност на прешлените. В резултат може да се получи:
механична болка в кръста;
ограничение в движението;
притискане на гръбначни нерви или на целия гръбначен канал.
При нервна компресия могат да се развият:
парастезии (мравучкане, изтръпване);
парези (намалена или липсваща мускулна сила);
в тежки случаи – нарушения в контрола на уриниране и дефекация.
Схематично изображение на спондилолистеза на 5-ти лумбален прешлен - типично място за поява на спондилолистеза. В жълто са изобразени периферните нерви
Причини за спондилолистезата
В зависимост от причината, спондилолистезата се разделя на шест основни типа:
Вродена (диспластична)
Свързана с вродени аномалии на:
дъгата на прешлена;
кръстцовата кост.
Истмична
Причинена от:
фрактура от умора;
удължаване или дефект в задната част на прешлена (pars interarticularis).
Дегенеративна
Най-честата форма при възрастни пациенти. Дължи се на:
дегенерация на междупрешленния диск;
артрозни промени във фасетните стави.
Травматична
В резултат на остра травма с фрактура на задна част на прешлена, различна от истмичната форма.
Патологична
Свързана с:
тумори;
инфекции;
метаболитни костни заболявания.
Следоперативна
Развива се след хирургични интервенции, при които е нарушена стабилността на гръбначния сегмент.
Симптоми на спондилолистезата
Безсимптомно протичане
Вродената и дегенеративната форма често се откриват случайно при образни изследвания.
Дълго време може да няма оплаквания.
Симптоматично протичане
С напредване на заболяването се появяват:
болка в кръста;
болка, провокирана от движение или натоварване;
нестабилност при определени движения (напр. обръщане в леглото).
Неврологични прояви
Радикулопатия – ясно локализирана болка по хода на определен нерв (по дерматом);
Спинална стеноза – болка в краката, зависима от изминатото разстояние (клаудикацио спиналис);
мравучкане, изтръпване;
мускулна слабост и куцане.
❗ Спешно състояние – Синдром на кауда еквина
Проявява се със:
загуба на контрол върху урина и фекалии;
тежка слабост в краката.
➡️ Изисква незабавна медицинска намеса.
Диагностика на спондилолистезата
Диагнозата започва с подробна анамнеза и клиничен преглед, включващ:
оценка на стойката и осите;
палпация за изпъкналости и вдлъбвания;
изследване на чувствителност, мускулна сила и рефлекси.
Образни изследвания
Рентгенография – оценка на степента на приплъзване (5 степени);
ЯМР (златен стандарт) – показва нервни структури, диск, степен на компресия;
КТ (скенер) – отлична визуализация на костите, важен при предоперативно планиране.
Лечение на спондилолистезата
Неоперативно лечение
Подходящо при:
липса на неврологичен дефицит;
контролируема болка.
Включва:
противовъзпалителни и обезболяващи медикаменти;
инфилтрации около гръбначния стълб;
физиотерапия и кинезитерапия;
упражнения за укрепване на коремната и гръбната мускулатура;
подобряване на баланса и стабилността.
📌 Редовните упражнения у дома са задължителни – добре тренираните мускули могат да компенсират нестабилността.
Оперативно лечение
Необходимо при:
неврологични увреди;
прогресиращи симптоми;
неуспех на консервативната терапия.
Цели на операцията:
декомпресия на нервните структури;
стабилизация на гръбначния сегмент;
репозиция (наместване) на приплъзването.
В зависимост от случая се прилагат:
минимално инвазивни техники;
микроскопска хирургия;
стабилизация с метални импланти.
Спондилартроза – „шипове на гръбначния стълб“
Спондилартроза („шипове на гръбначния стълб“) – причини, симптоми, диагностика и съвременно неоперативно и оперативно лечение. Д-р Калоян Йорданов
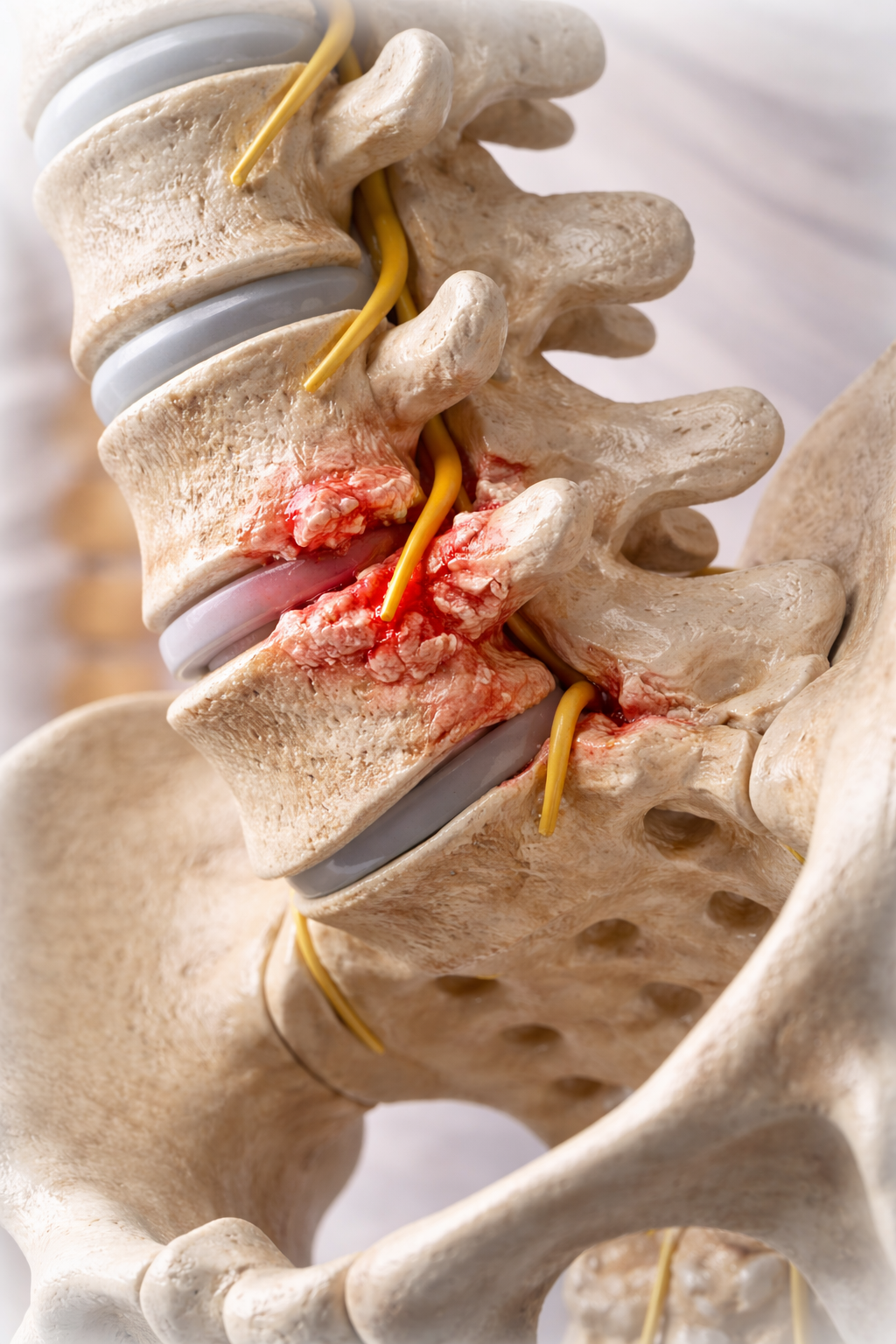
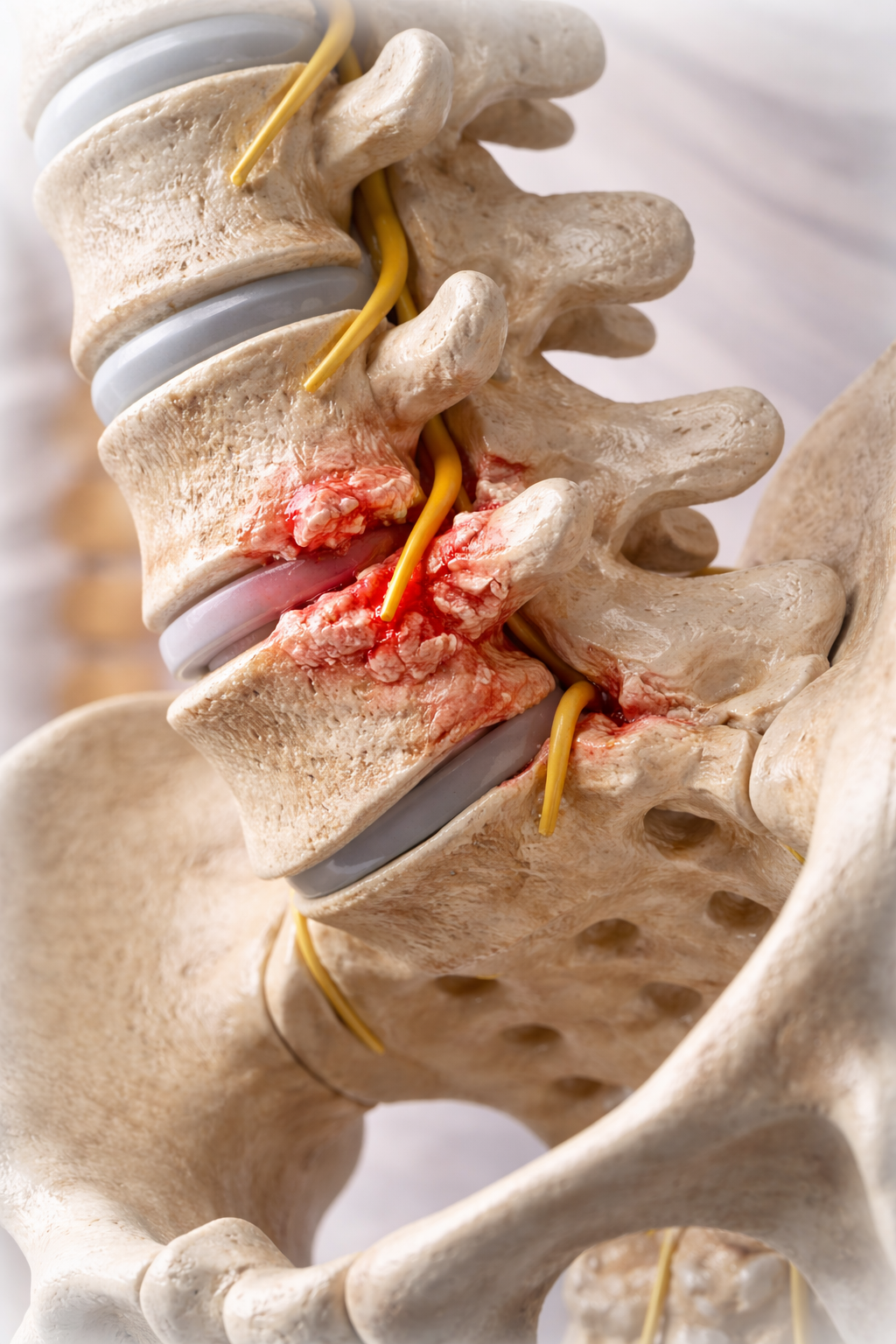
Спондилартрозата е дегенеративно заболяване на гръбначния стълб, което засяга междупрешленните (фасетни) стави.
В разговорния език това състояние е познато като „шипове на гръбначния стълб“.
Заболяването води до хронична болка, скованост и ограничение на движенията, особено в поясния и шийния отдел, и е една от честите причини за продължителни болки в гърба при възрастни пациенти.
Прешлените в гръбначния стълб са свързани помежду си чрез:
междупрешленни дискове,
връзков апарат,
междупрешленни (фасетни) стави.
Спондилартрозата представлява артрозно износване на фасетните стави, при което хрущялът постепенно се разрушава. В резултат:
движението между прешлените става болезнено,
образуват се костни разраствания („шипове“),
може да се стигне до притискане на нервни структури.
Схематично изображение на спондилартрозата - “шипове на гръбначния стълб”
Симптоми на спондилартрозата
Най-характерният симптом е болка, зависима от натоварването.
Типични оплаквания:
болка в кръста, врата или между плешките;
изразена сутрешна скованост след ставане от сън;
облекчение в покой и засилване при движение;
болезнено мускулно стягане около засегнатия сегмент.
Болката се усилва при:
продължително седене;
вдигане на тежести;
изтягане (екстензия) на гръбначния стълб;
резки движения и физическо натоварване.
При напреднала спондилартроза костните разраствания могат да притиснат нерви, което води до:
излъчване на болка към ръцете или краката;
мравучкане;
намалена чувствителност.
Причини за спондилартрозата
Фасетните стави понасят минимално натоварване при здрав гръбначен стълб. С времето обаче настъпват дегенеративни промени.
Основни причини:
дегенерация на междупрешленния диск → намаляване на височината му;
увеличено натоварване върху фасетните стави;
възрастови промени.
Допълнителни рискови фактори:
сколиоза или болест на Шойерман;
наднормено тегло;
слаба коремна и гръбна мускулатура;
остеопороза;
заседнал начин на живот.
Спорт и физическа активност при спондилартроза
Движението е ключов елемент в контрола на заболяването.
Препоръчителни активности:
плуване;
каране на колело;
специализирана лечебна гимнастика.
Да се избягват:
вдигане на тежести;
спортове с прекомерно разгъване на гръбначния стълб;
бойни и контактни спортове без подготовка.
Задължително е добро загряване и разтягане преди физическа активност.
Диагностика на спондилартрозата
Диагнозата се поставя чрез:
подробен разговор с пациента;
физикален преглед;
оценка на подвижността и болката при натиск.
Образни изследвания:
рентгенография;
компютърна томография (КТ);
магнитно-резонансна томография (ЯМР).
Когато са налице няколко възможни източника на болка, диагностичните фасетни инфилтрации са изключително полезни за уточняване на причината.
Неоперативно лечение
В повечето случаи лечението започва консервативно.
Включва:
физиотерапия;
кинезитерапия;
балнеолечение;
мануална терапия;
медикаментозна терапия при нужда.
Основен фокус е укрепването на стабилизиращата мускулатура на гърба и корема.
Инвазивно и оперативно лечение
При неуспех на консервативната терапия се прилагат:
Интервенционални методи:
фасетни инфилтрации;
радиочестотна денервация на фасетните стави.
Оперативно лечение:
При неконтролируем болков синдром или неврологични усложнения може да се наложи хирургична интервенция, често с използване на метални стабилизиращи импланти.
Контакт
Връзката с вас е важна за мен ! Ако имате въпроси, може да използвате формуляра по-долу и да ги зададете